
La ultima entrada publicada en nuestro blog data de marzo. Comenzaba la pandemia de la Covid19 y no sabíamos qué nos traería. Vino, arrasó con todo, y lo que era costumbre se convirtió en excepción. Todo nuestro esfuerzo en el Centro de Salud se centro en la atención de los pacientes dejando cualquier tarea externa postergada. Así debimos abandonar temporalmente nuestro podcast y blog Azusalud, cualquier tarea formativa y de docencia. Paralizamos trabajos de investigación clínica en marcha y proyectos a punto de comenzar. Todo ello para centrarnos de forma exclusiva en la atención de la pandemia intentando no dejar de lado a nuestros pacientes crónicos.
En la consulta trabajamos al principio de forma telefónica de forma exclusiva. Intentamos que fuera el menor tiempo posible y ya en abril abrimos la consulta presencial, al principio escasa, ahora con el objetivo de que ser mitad presencial mitad telefónica. Estamos cerca de conseguirlo.
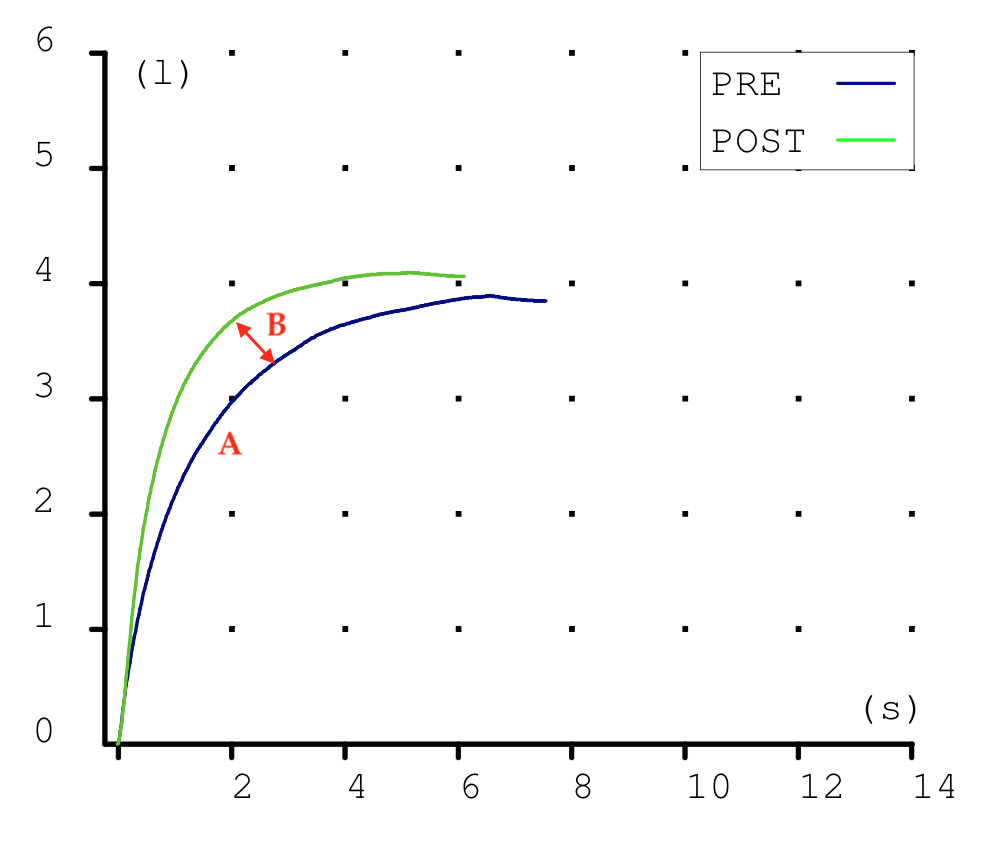
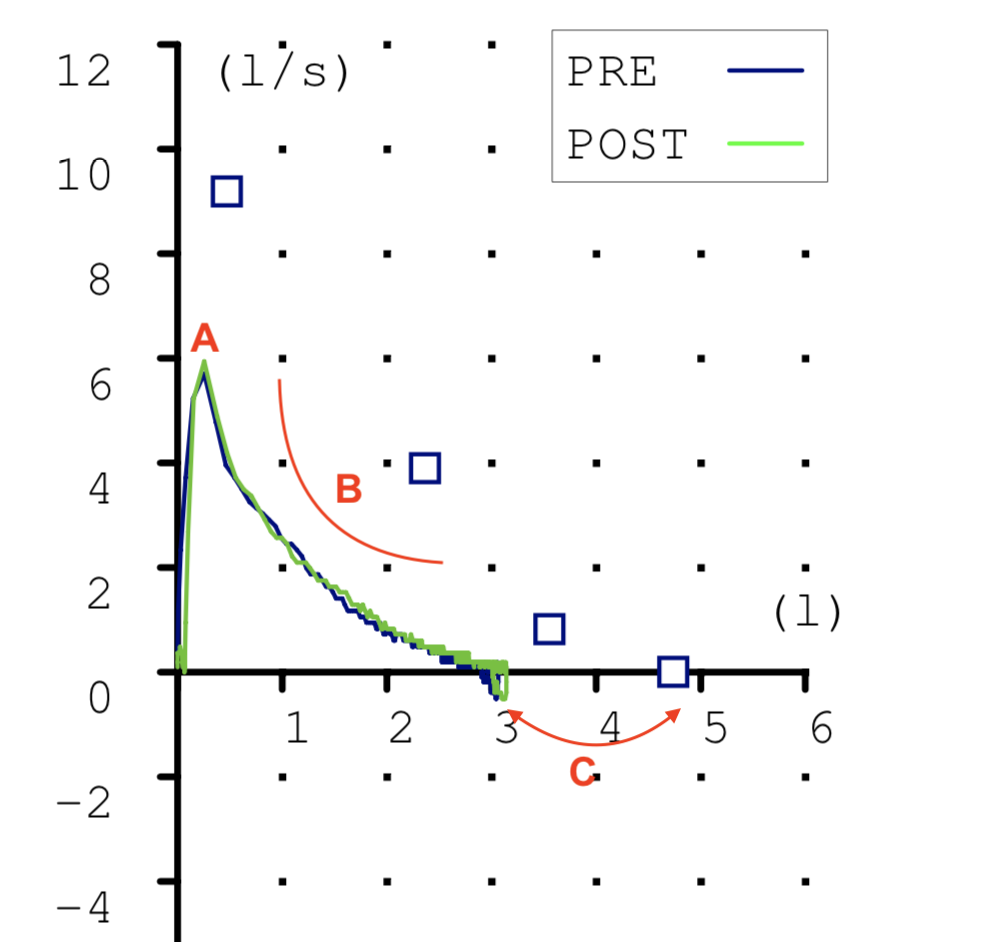
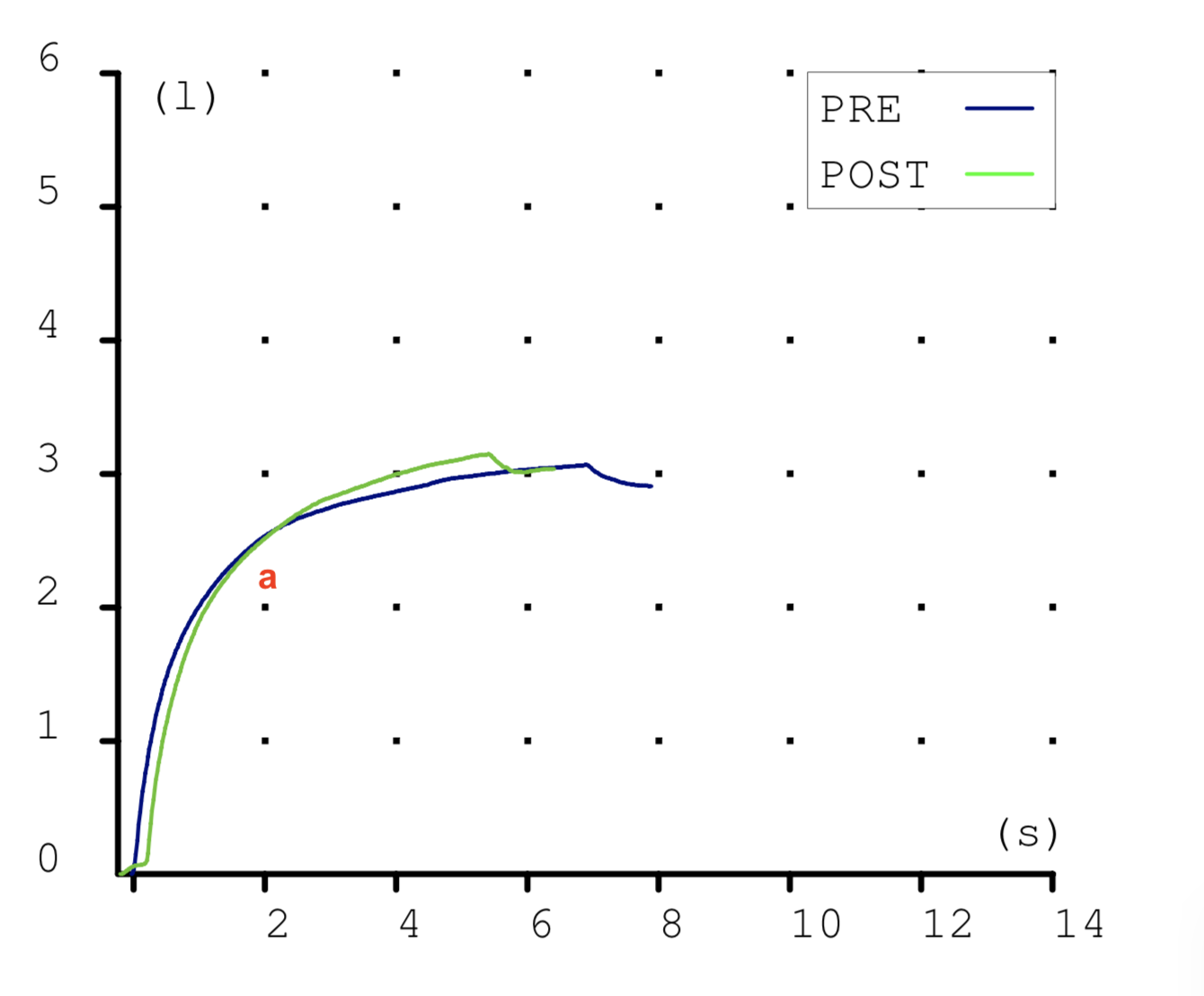
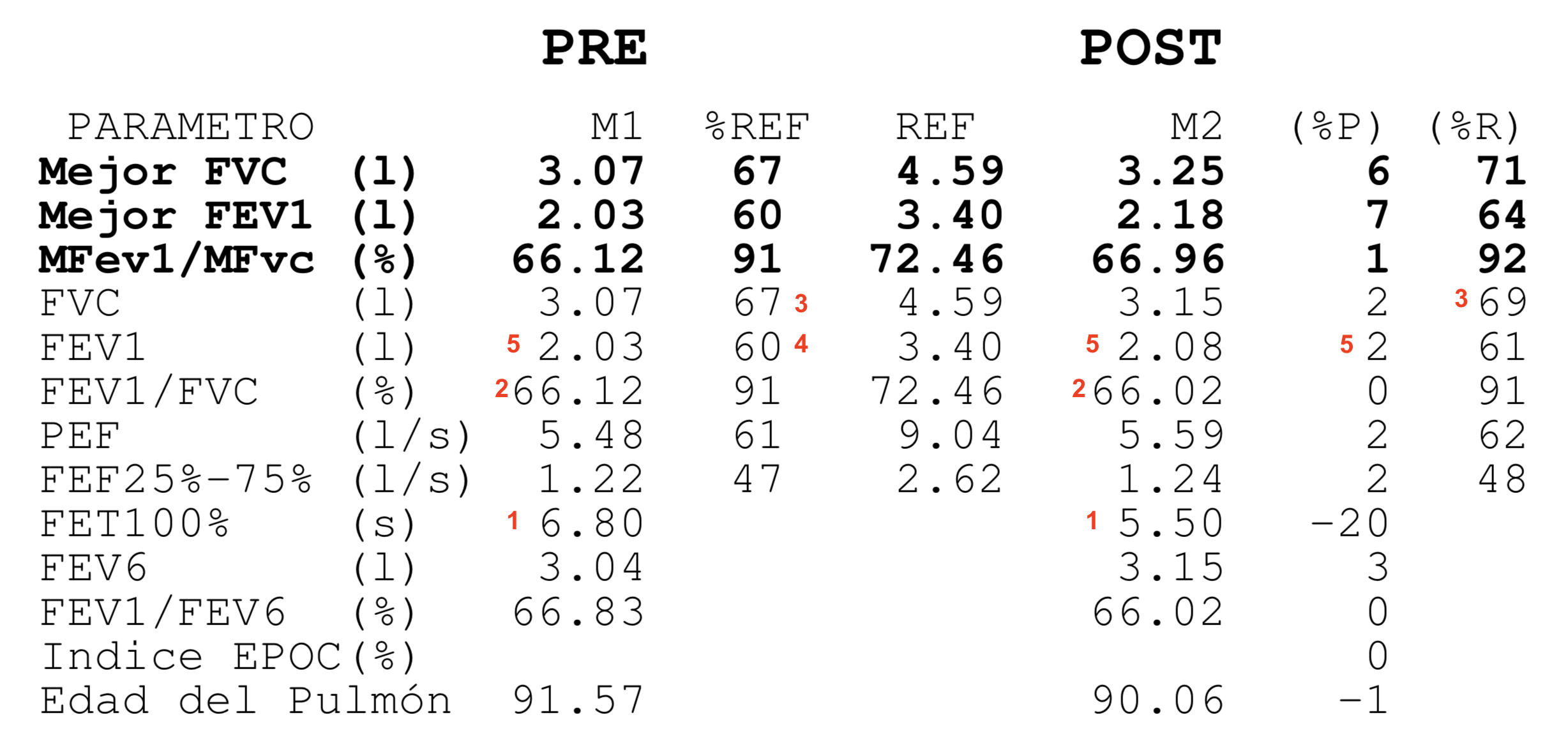
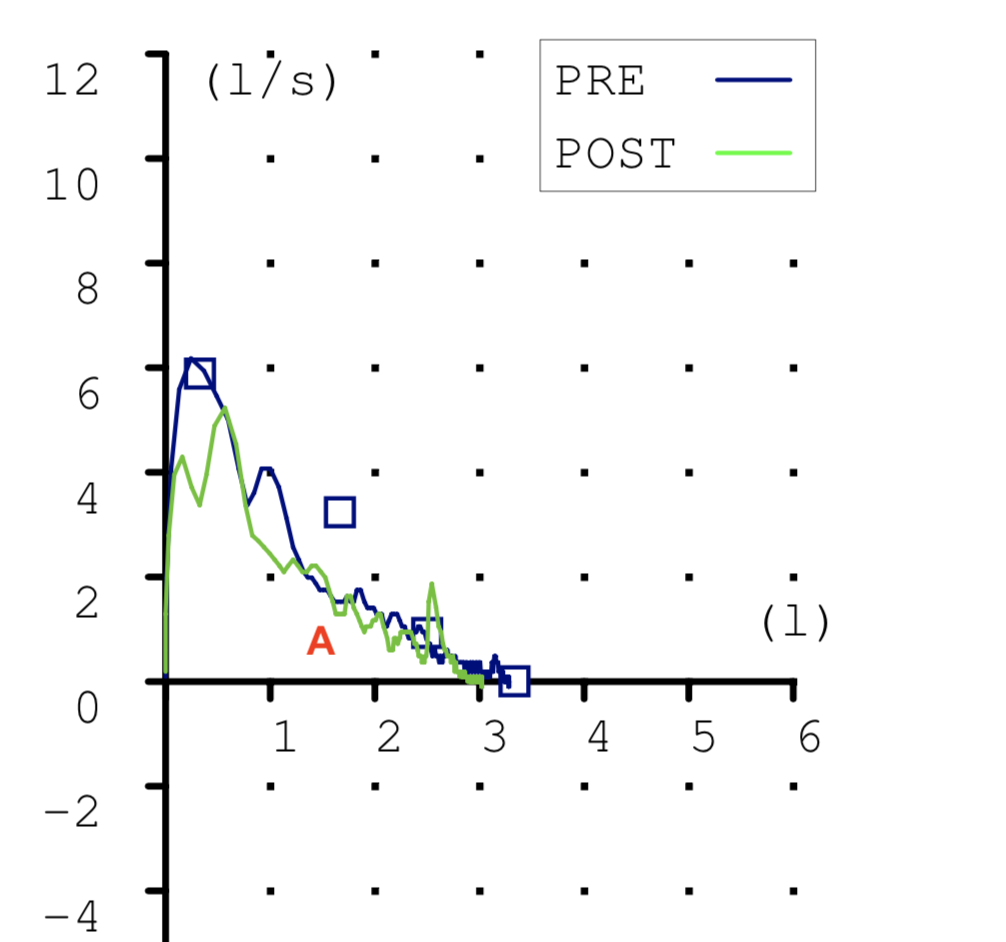
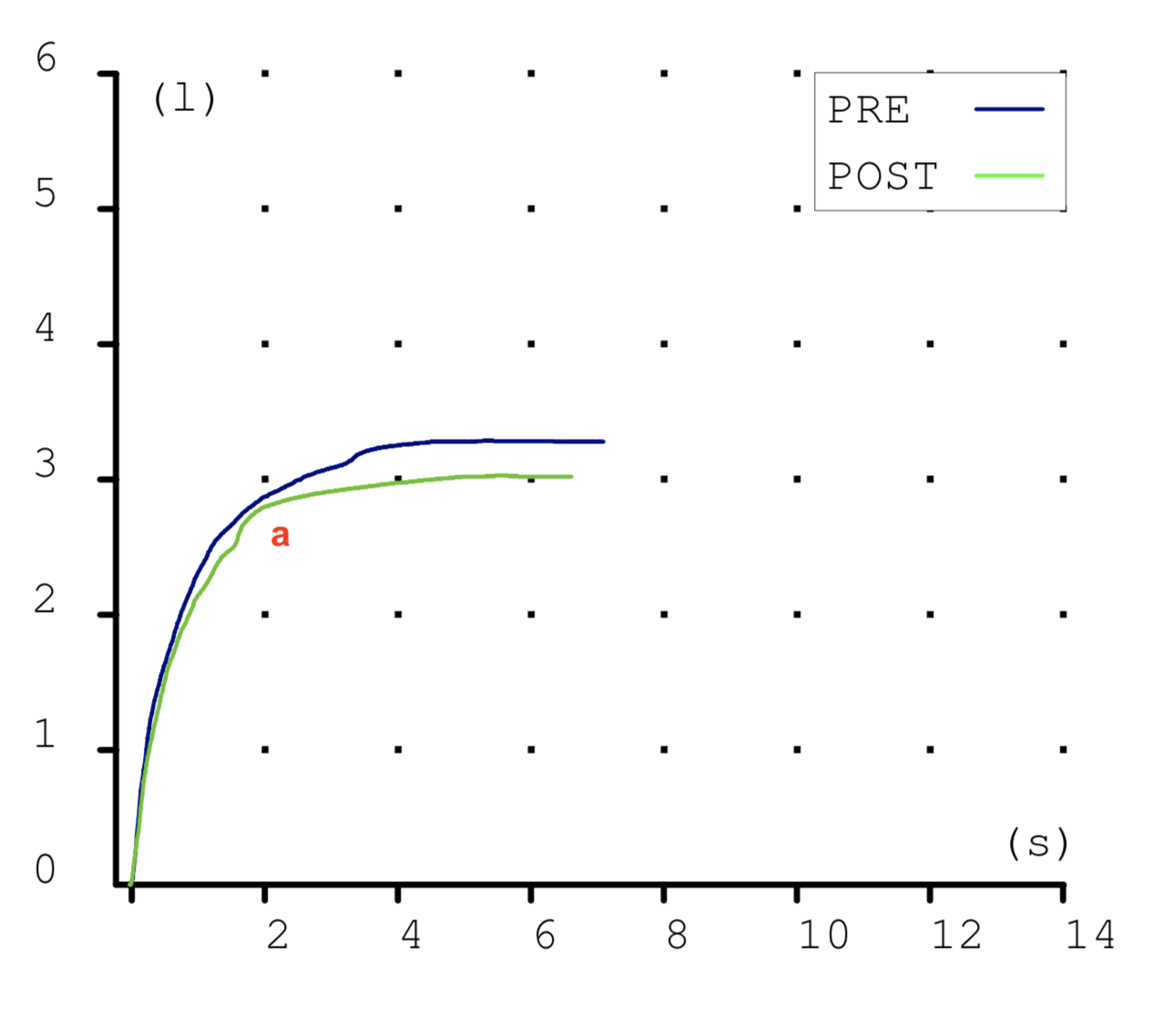
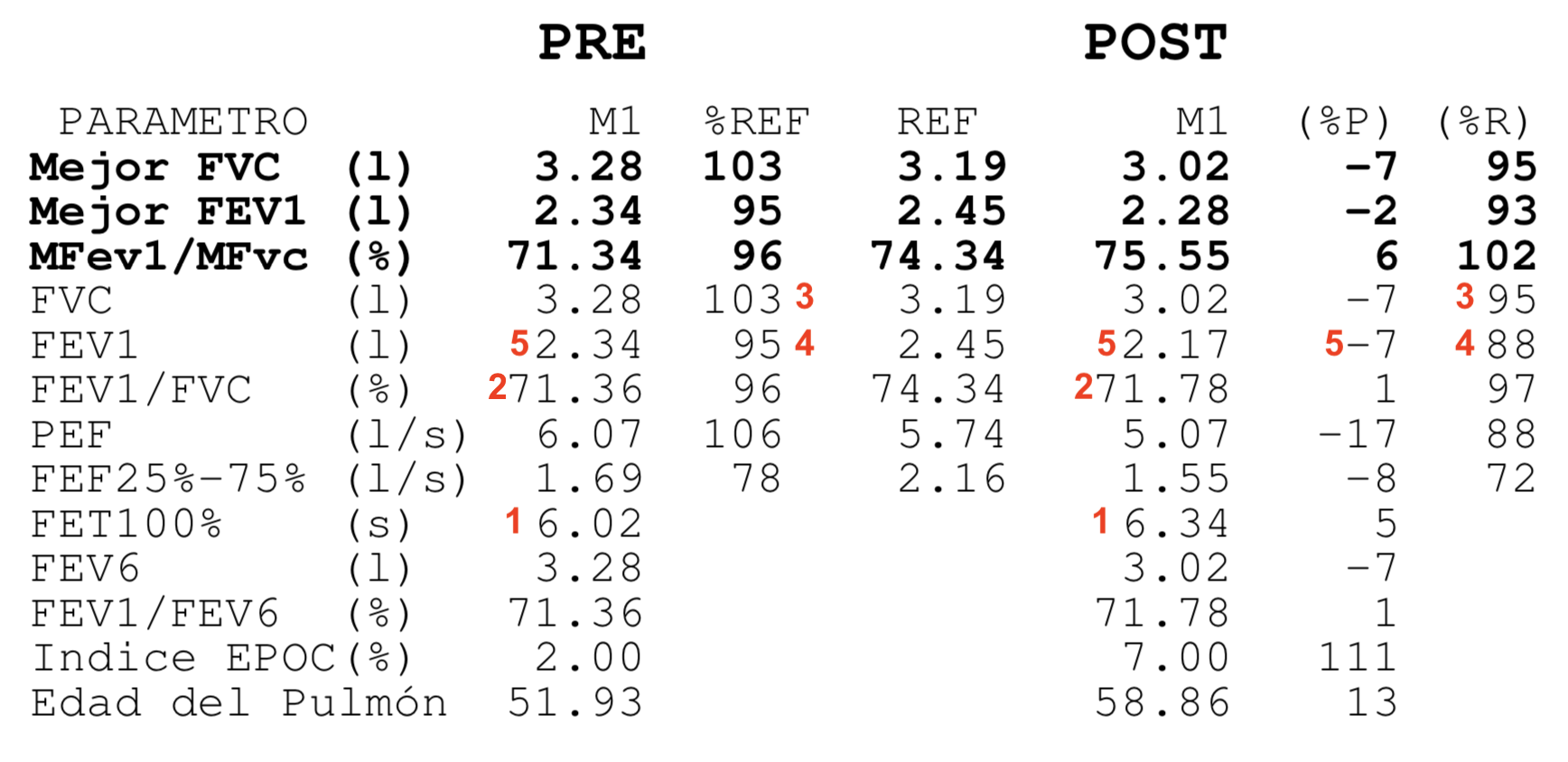
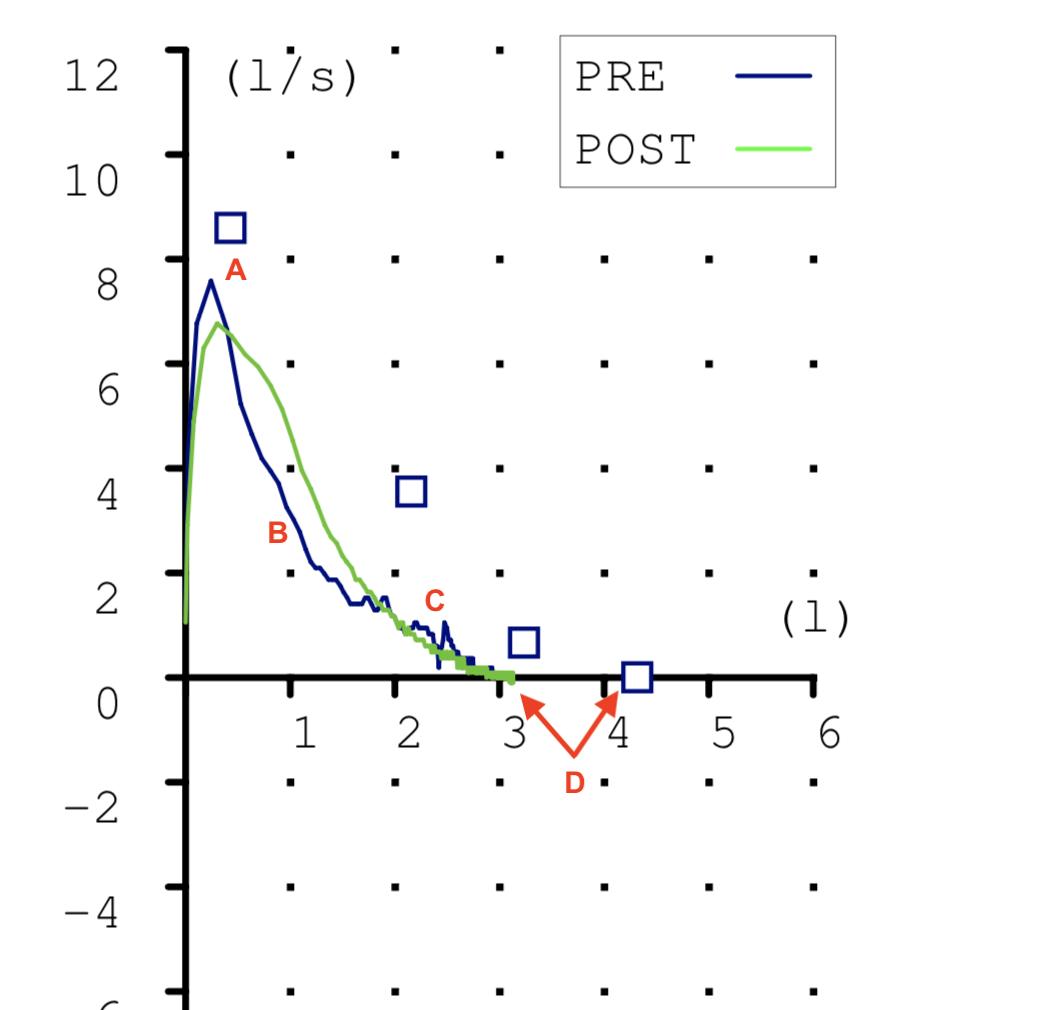
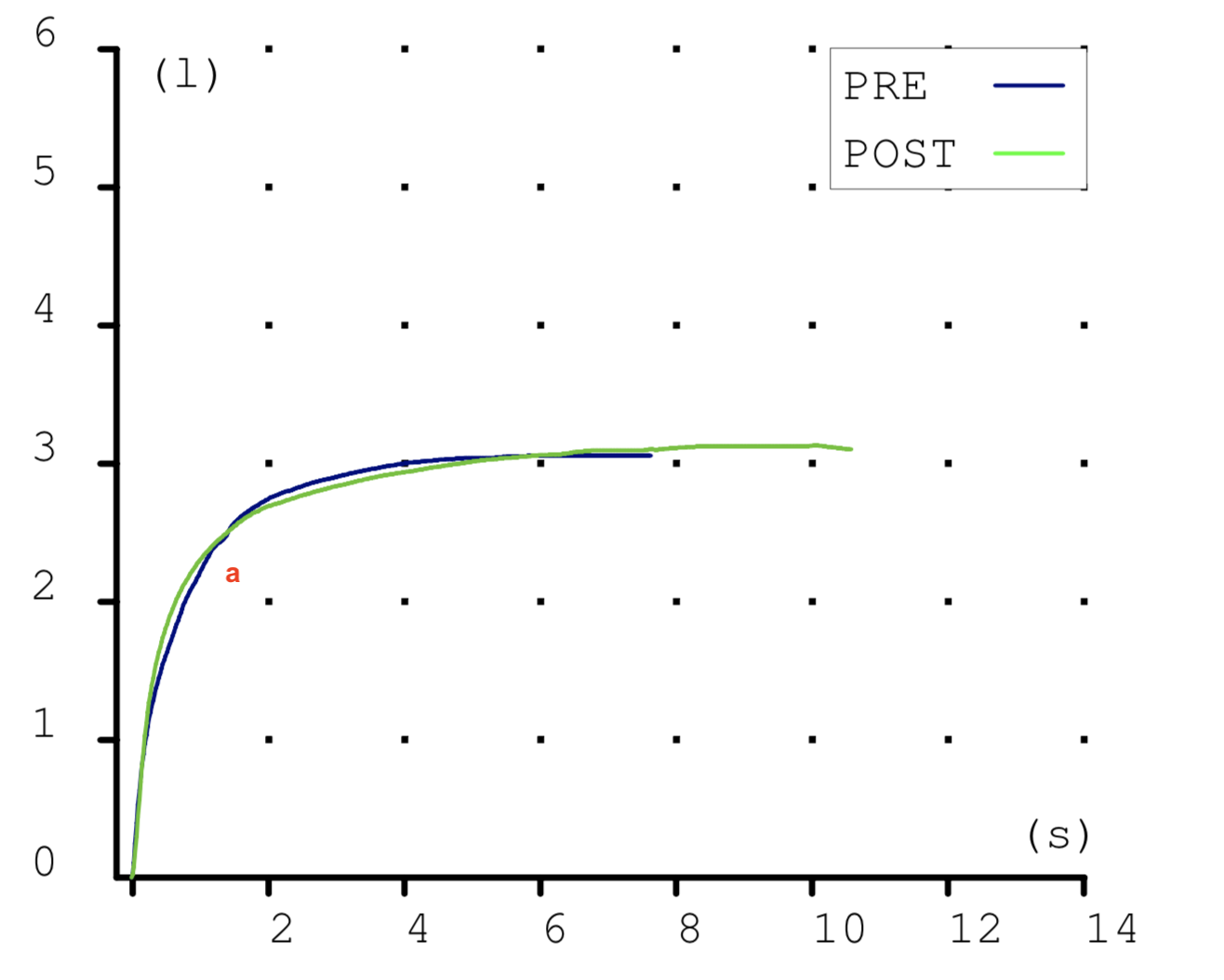
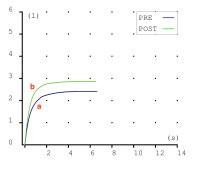
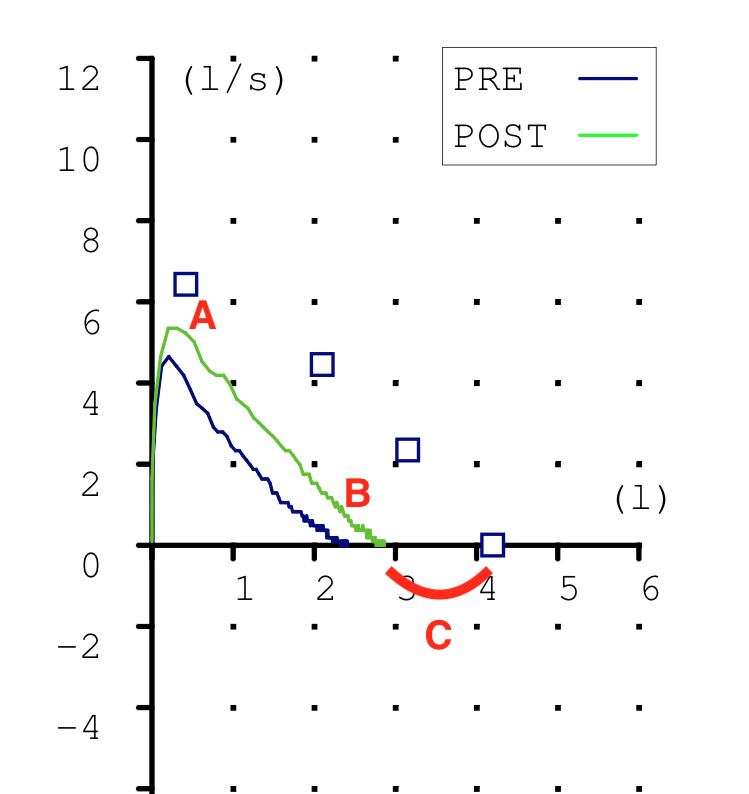
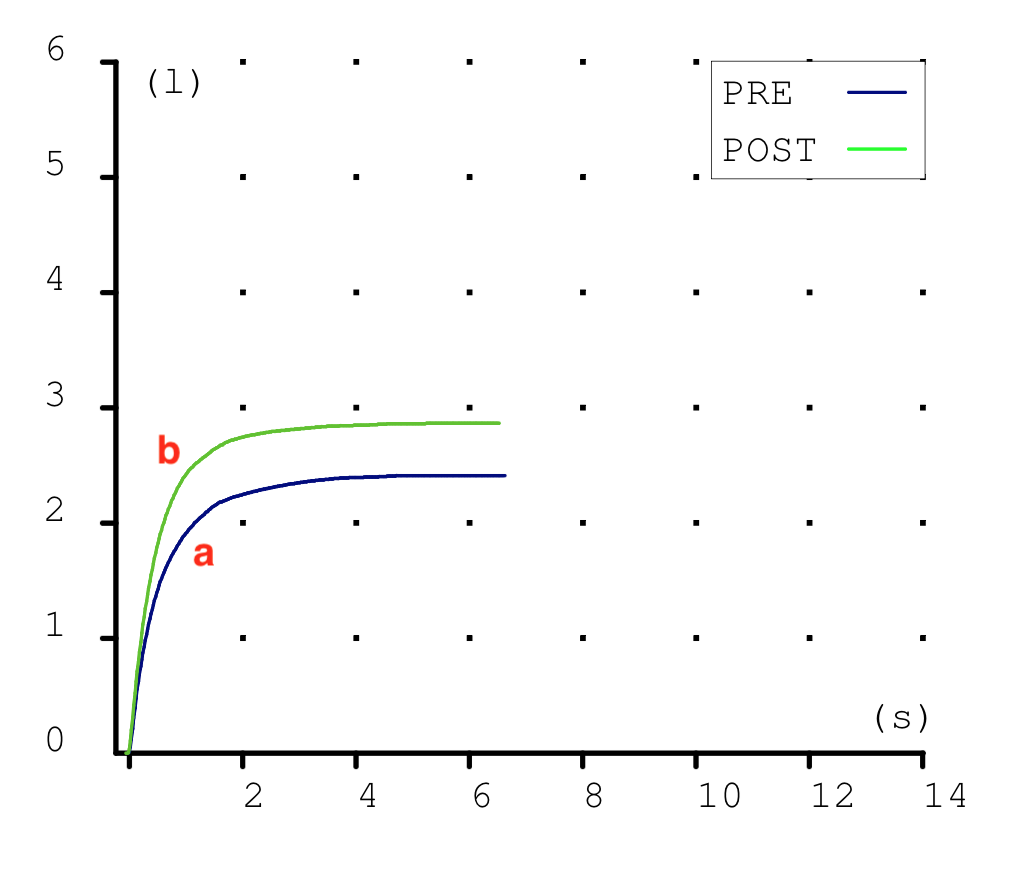
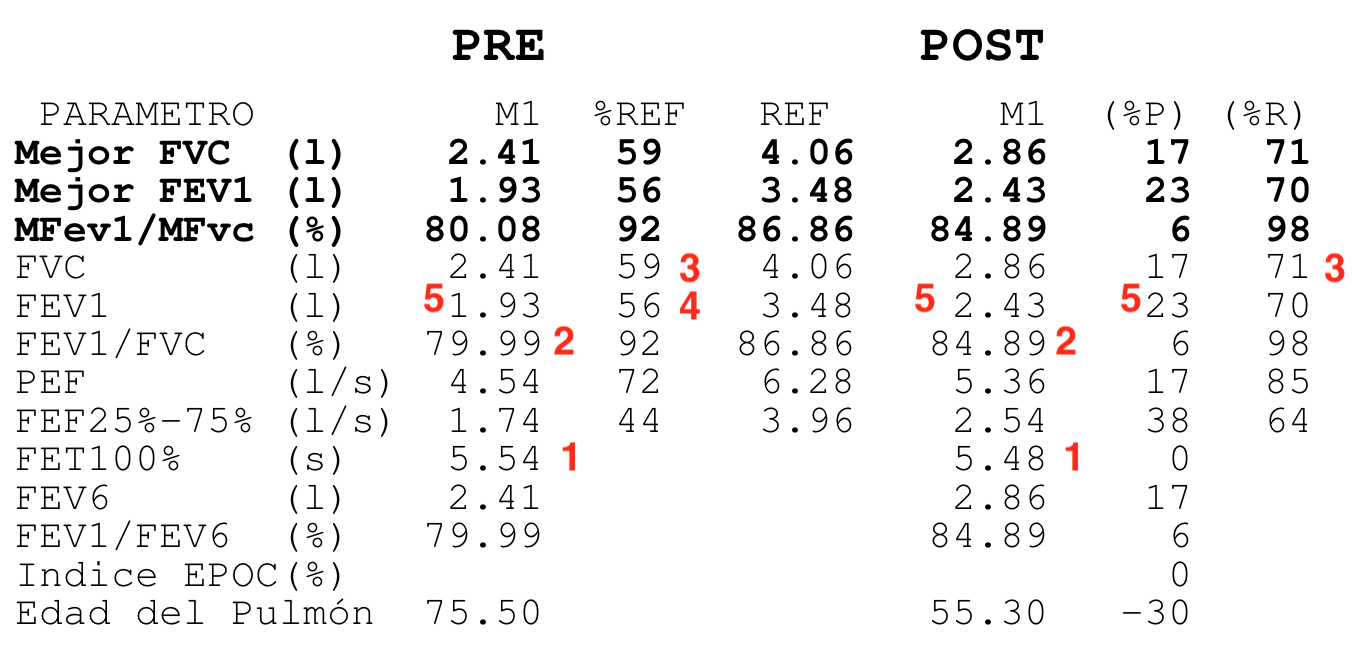
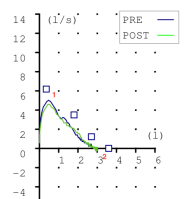
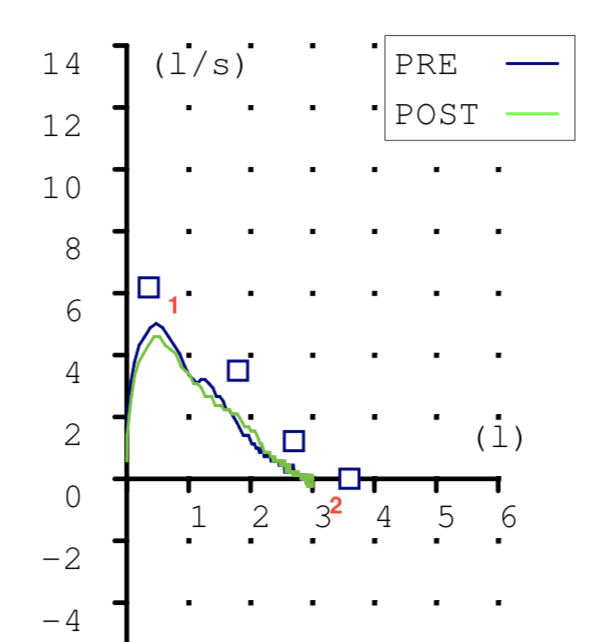
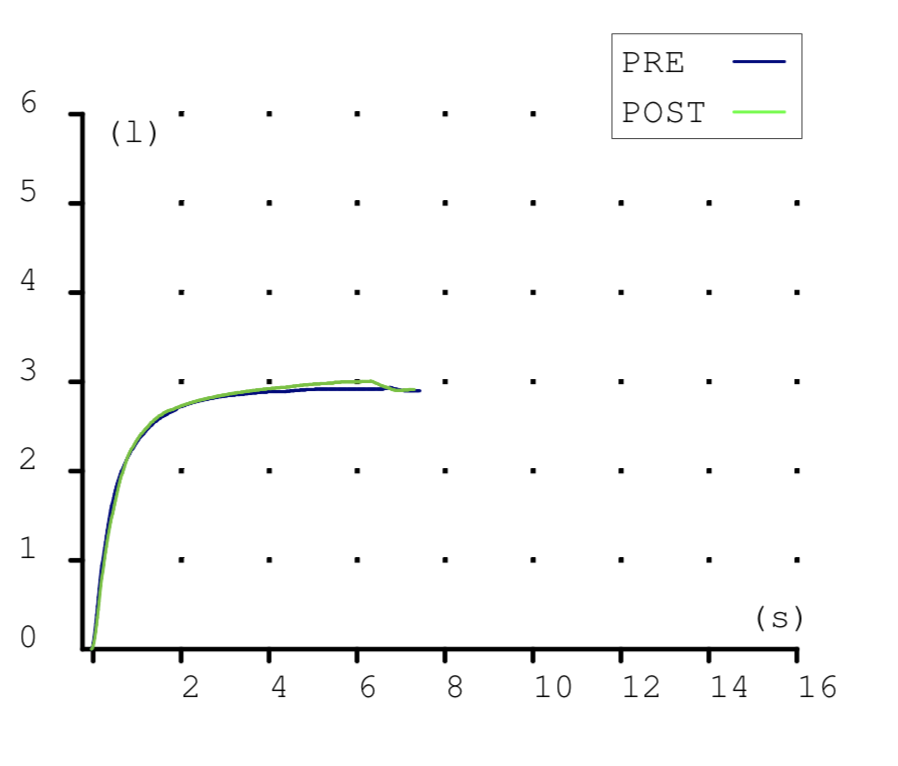
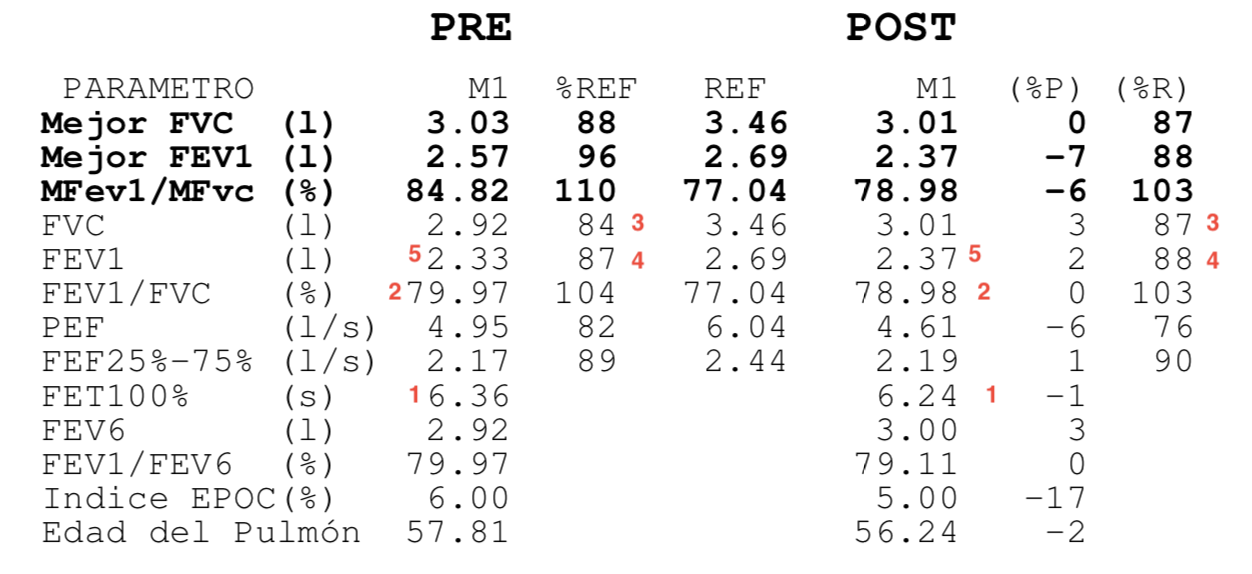
Las espirometrias que realizábamos casi a diario en la consulta también tuvieron que ser paralizadas. Recibimos notificaciones de las sociedades científicas acerca de los riesgos que suponían. En la maniobra espiratoria de la espirometría el paciente exhala gran parte del aire de sus pulmones y podían generarse aerosoles que, en el caso de estar contagiado, podrían ponernos en riesgo si no teníamos la protección adecuada. Y el centro no estaba preparado para las medidas de protección precisas para una prueba con aerosoles (EPI completo, mascarilla FFP3, habitación de dedicación exclusiva a la espirometría con ventilación permanente, etc.) En fin, se hicieron imposibles.
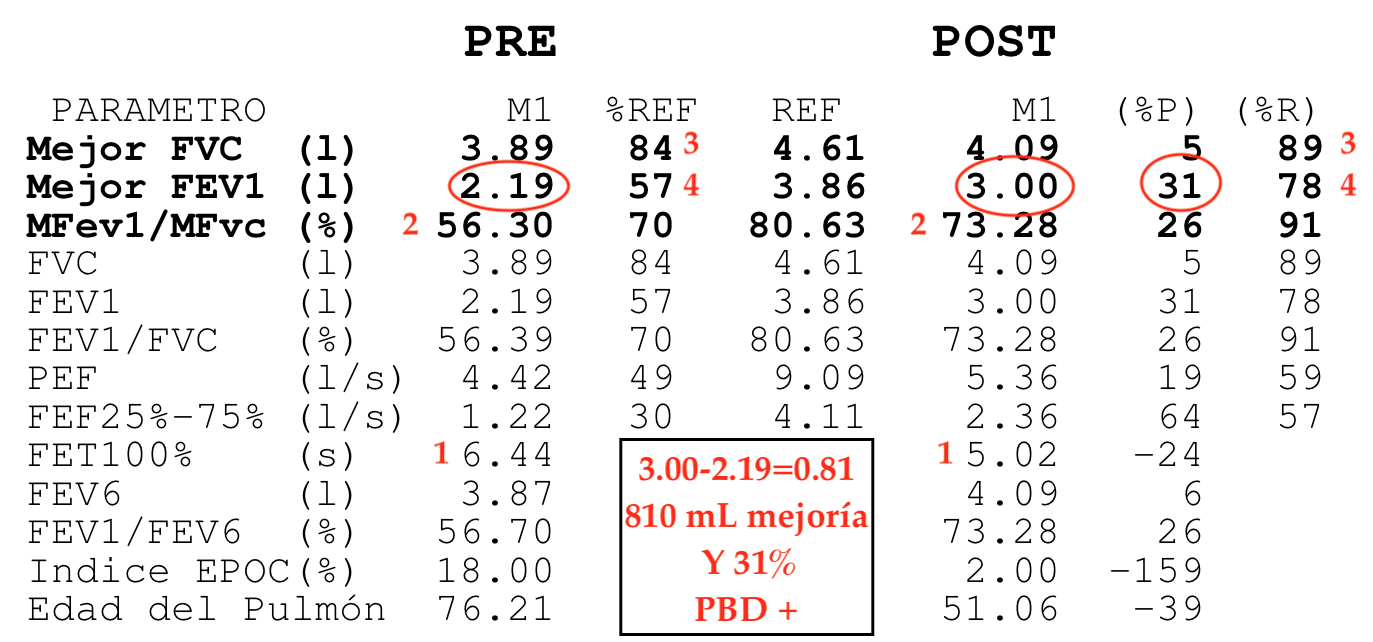
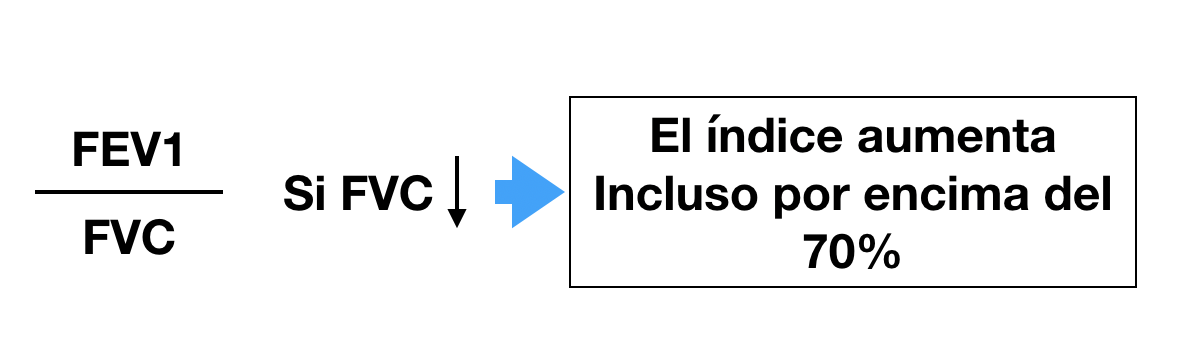
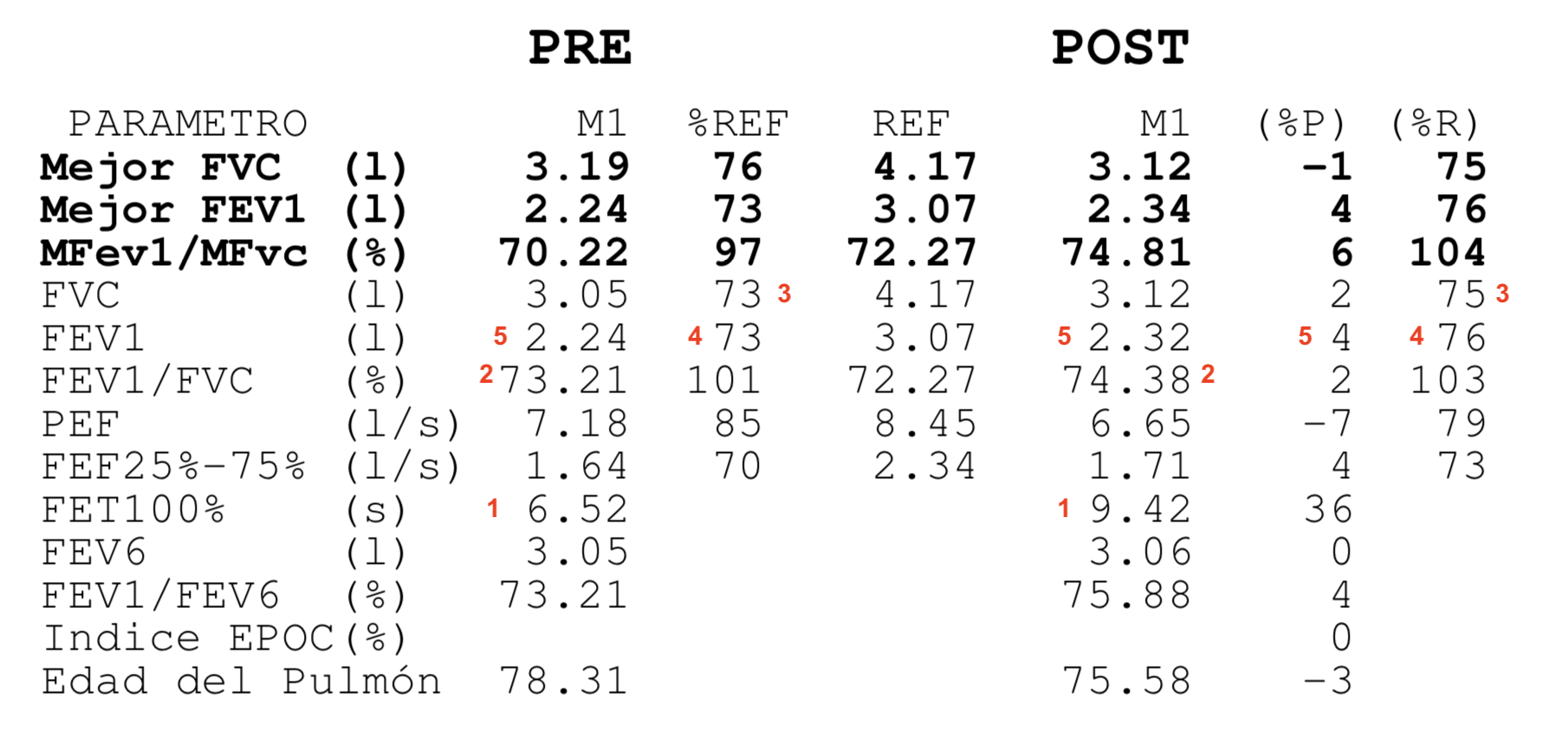
Esto ha supuesto un grave problema porque sin una prueba funcional compatible no es posible diagnosticar asma ni EPOC. El tan denostado por nosotros fantasma del diagnostico y tratamiento por síntomas se materializaba. Han sido meses en los que no solo no hemos podido hacer diagnósticos de patología obstructiva respiratoria sino que no hemos podido hacer seguimiento funcional de nuestros pacientes ya diagnosticados.
Ahora estamos surcando la segunda ola. La situación epidemiológica empieza a mejorar. La menor presión asistencial Covid19, que no en general pues sigue siendo altísima, permite hacer un test al paciente antes de realizarle la prueba. Así podemos volverla a hacer con seguridad.
En nuestra consulta, hacemos un test antigénico al paciente, preferentemente una PCR, y con un resultado negativo, realizamos la técnica. No obstante seguimos estando debidamente protegidos y tomamos medidas por la seguridad del paciente y por la nuestra propia, como la ventilación de la estancia y hacer que el paciente permanezca el tiempo mínimo imprescindible.
Pero ya estamos de vuelta. Nos gusta hacer espirometrias y enseñarlas. Así que a partir de ahora volvemos a publicar. Serán pocas entradas al principio pero iremos alimentando esta web que sabemos puede servir para enseñar y difundir una técnica tan útil en Atención Primaria como la espirometría.
Recordar que disponemos de un mail donde mandar sugerencias y comentarios, la dirección es blogsoplasopla@gmail.com
Gracias a todos por seguirnos, por la paciencia si esperabais nuevos contenidos. Y si sois nuevos bienvenidos a soplasopla.com


 30 noviembre, 2020
30 noviembre, 2020 




Comentarios recientes